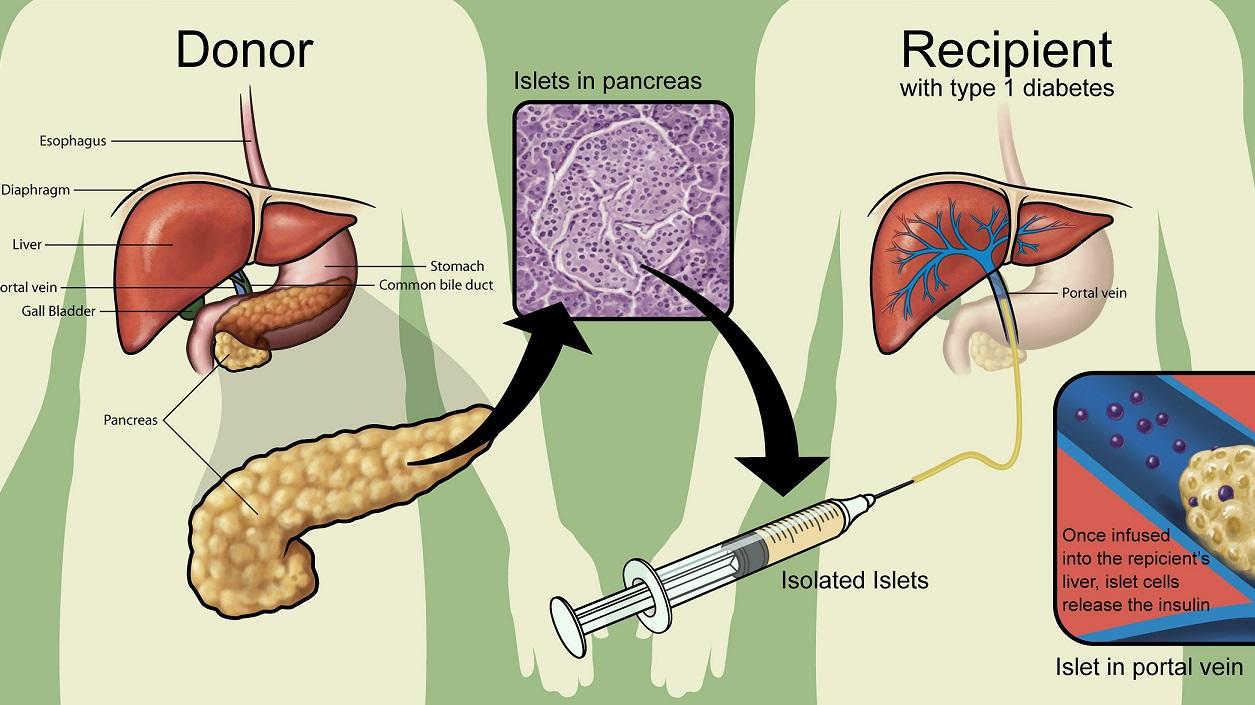
Команда ученых из США и Китая предложила пересаживать аллогенные островки поджелудочной железы в сальник реципиента для терапии диабета 1 типа. Подход протестировали на макаках-крабоедах.
Что приносят новые инсулины?
Различные компании постоянно исследуют и разрабатывают новые препараты инсулина, чтобы максимально адаптировать их к индивидуальным потребностям людей с диабетом. Для детской и подростковой группы пациентов препараты уже проверены и продаются в аптеках. Для других – подобный прогресс может занять немного больше времени. Кроме того, посмотрите на разработанные биоподобные и «умные» инсулины.
У детей намного проще осуществлять постоянный мониторинг уровня глюкозы с помощью датчиков. Данный процесс позволяет проводить более сложный анализ того, как работает используемый инсулин.
Препараты существенно различаются по форме действия. Инсулины короткого и ультракороткого действия используются во время еды или для стабилизации уровня сахара. Они быстро попадают в кровь, обеспечивая краткосрочный эффект. Инсулины с задержкой (базальные, к примеру) имеют совершенно другой профиль, ведь действие многих может переваливать за 24 часа.
Улучшение препаратов по-прежнему важно для более эффективной доставки инсулина в организм ребёнка, учитывая его индивидуальные особенности. Клиническая безопасность и эффективность должны быть показаны в исследованиях. Вот почему инсулины, как правило, не проверяются и не одобряются для взрослых до того момента, пока не будет проведено и одобрено детское исследование.
Инсулины ультракороткого действия
Первый в мире инсулин нового поколения – это быстродействующий инсулин аспарт. Он выпускается под торговым наименованием Fiasp (другое название – Faster Insulin Aspart), производится компанией Novo Nordisk. Основой для создания послужил инсулин аспарт Novo Rapid.
После того, как Fiasp был доступен для взрослых в течение длительного времени, он был одобрен и для детей в конце августа 2019 года. Результаты исследования приема лекарства детьми были опубликованы в июле.
В проводимом исследовании три группы людей сравнивались с 260 детьми в возрасте от 1 до 18 лет в течение 26 недель. Первая группа использовала Fiasp до еды, вторая – после еды и третья (для сравнения) – обычный инсулин аспарт. Две группы не знали, что принимают перед едой. Ни врач, ни сам пациент не знали, был ли в шприце-ручке новый инсулин или обычный.
У пациентов, использующих новый инсулин, наблюдались статистические улучшения по некоторым показателям. Значение HbA1c оказалось на 0,17% ниже. Уровень глюкозы значительно снизился, что не очень хорошо. По статистике – это был худший результат, поэтому прием Fiasp после еды обычно не рекомендуется.
Первые детские исследования также проводятся с новым сверхбыстрым инсулином LY900014 от компании Eli Lilly, но информации по ним пока нет. Между тем, соглашение о сотрудничестве и лицензировании на разработку сверхбыстрого инсулина Adocia (BioChaperone Lispro) для лечения пациентов с диабетом 1 и 2 типа между Lilly и Adocia было прекращено еще в январе 2017 года, поэтому дальнейшая судьба этого продукта неясна. Исследования с использованием ультракоротких инсулинов в терапии для детей с помощью помпы, на данный момент не опубликованы.
Инсулины сверхдлительного действия
Базальный аналог инсулина сверхдлительного действия Инсулин «Деглюдек» (Тресиба от Novo Nordisk) был доступен в Германии для детей и подростков с конца 2018 года. Однако разрешение на применение высококонцентрированного инсулина гларгин сверхдлительного действия U300 (Туджео от Sanofi), всё еще не принято.
Не так давно проводилось исследование, в котором принимало участие 225 детей и подростков с диабетом типа 1. Они получали либо обычный инсулин гларгин, либо инсулин гларгин U300 в течение 52 недель. Результаты исследования будут представлены на ежегодной конференции Международного общества диабета у детей и подростков (ISPAD) в октябре. Исследования на взрослых показали снижение риска гипогликемии и колебаний уровня глюкозы для обоих инсулинов сверхдлительного действия.
Два детских исследования, сравнивающих инсулин деглудек с менее длительным по действию базальным инсулином детемир (Левемир от Novo Nordisk) показали интересные результаты. Было выяснено, что инсулин сверхдлительного действия имеет более низкий риск появления гипергликемии и образования кетонов (первый признак кетоацидоза). В этом отношении такие препараты могут быть особенно подходящими для тех детей и подростков, которые испытывают трудности с регулярным введением базального инсулина.
Компания Lilly также смогла разработать новый тип инсулина длительного действия с помощью базального инсулина Peglispro. К сожалению, первые исследования показали ухудшение показателей печени, а также увеличение накопления жира в печени, поэтому дальнейшие разработки были прекращены два года назад.
Имитируемый или биоподобный инсулин
Биоподобный инсулин представляет собой копию биотехнологически произведенного инсулина, одобренного после истечения срока действия патента на оригинальный активный ингредиент. Дженерики производятся химическим путём, а инсулины – биотехнологическим способом. По этой причине биоаналоги не полностью идентичны исходному активному ингредиенту и требуют более сложных процедур проверки и последующего одобрения, чем классические дженерики.
Основными причинами этих различий являются многочисленные организмы, в которых вырабатывается инсулин, и проходят важные процессы, такие как разделение и очистка.
Имитирующие продукты обычно на 30% дешевле оригинального продукта с таким же клиническим эффектом. Первый биоподобный инсулин – инсулиновый гларгин пролонгированного действия. Разработку вела компания «Эли Лилли» совместно с «Берингер Ингельхайм». Оригиналом был инсулин Лантус, а биоподобным аналогом стал Абасаглар.
В это же время, быстродействующий аналог инсулина (Лизпро от Sanofi) также был одобрен после того, как исследования не показали различий в риске развития антител к инсулину или действии инсулиновых помп по сравнению с исходным инсулином (Хумалог от Eli Lilly).
Что могут делать «умные инсулины»?
«Умные инсулины» - это развивающееся поколение инсулинов, которые высвобождаются только при повышении уровня сахара в крови. Смысл заключается в упаковывании инсулина в капсулы и их размещении в подкожном жире. Если уровень глюкозы в крови повышается, поры капсул открываются – инсулин высвобождается. Когда уровень сахара вернётся к нормальному уровню, капсула снова закрывается.
Ещё одна интересная разработка – пластырь с микроиглами. Его модель уже была опробована на животных. Пластырь состоит из разлагаемого сшитого геля для глюкозо-регулируемой скоростной доставки инсулина. У мышей с диабетом 1 типа этот интеллектуальный инсулиновый пластырь мог поддерживать уровень сахара в крови в пределах нормы. Однако пройдет еще несколько лет, прежде чем начнутся клинические испытания «умных инсулинов» на людях.